
Почему это так тяжело, и как научиться это правильно делать — с пользой для пациента и без вреда для себя?
Федеральный закон «Об основах охраны здоровья граждан в РФ» (ст. 22) предписывает врачу сообщать информацию о неблагоприятном прогнозе «в деликатной форме». Деликатно — это как? Успокоить, дать ложную надежду? Сказать правду только родственникам? А что делать, если пациент плачет или кричит?
О том, как правильно строить сложный разговор с пациентом и зачем этому учиться, Доксфера поговорила с ведущим экспертом Школы клинического общения консалтинговой группы Be Winner Мариной Орловой и заместителем директора по медицинской части Клиники высоких медицинских технологий им. Н. И. Пирогова СПбГУ, выпускником Высшей школы онкологии, сооснователем проекта Communication School Ростиславом Павловым
Плохие новости — это не только сообщение о неблагоприятном прогнозе1 или неизлечимом заболевании, сокращающем жизнь (скажем, рассеянный склероз, боковой амиотрофический склероз — БАС). Если выясняется, что у человека хроническое заболевание (например, сахарный диабет), или он получил травму, которая ставит крест на его спортивной карьере — первый, кому придется об этом сказать и вынести ответную реакцию, это врач. В чем еще сложность?
Навыкам коммуникации в медицинских вузах часто не уделяется достаточно внимания. Молодые врачи не всегда знают, как общаться с пациентами2, и не считают этот аспект важным.
«У нас не учат устанавливать контакт, прояснять запрос, презентовать план лечения, говорить про ожидания пациента от лечения и его опасения. Крайне редко я встречаю врачей, которые знают про стадии принятия диагноза и понимают, как действовать на каждой из них, как эффективно поддерживать пациента», — рассказывает Марина Орлова.
Ростислав Павлов вспоминает, насколько тяжело было в первый раз сообщать плохую новость: «Меня отправили сказать о диагнозе пациенту с четвертой стадией онкологического заболевания. Я не знал, как это делать, с чего начать, мучительно подбирал слова, мялся, и в конце концов пациент сам все понял. Он задавал вопросы, а я только “угукал”. В итоге весь разговор построил пациент».
Между тем в таких медицинских вузах, как Гарвардская медицинская школа или Школа клинической медицины Кембриджского университета, навыки клинического общения — неотъемлемая часть программы. Врачебная коммуникация и ее связь с практикой — частая тема научных изысканий. Так, исследователи из Дубая выяснили3, что удовлетворенность пациента приемом напрямую зависит от умения врача вести разговор.
В российской медицине чаще придерживаются патерналистской модели4 взаимодействия «врач-пациент»: пациент пассивен, врач принимает решения и дозирует информацию.
«До сих пор бывает так: пациенту не сообщают, что у него рак желудка в терминальной стадии, а рассказывают, что это гастрит или язвенная болезнь желудка», — поясняет Марина Орлова.
Часто врачи вроде бы и сообщают о неизлечимой болезни, но делают это так, чтобы пациент ничего не понял: используют эвфемизмы, сложную терминологию, неразборчиво пишут диагноз (аббревиатурой, шифром из Международной классификации болезней), не выносят информацию в диагноз, оставляя ее в описании исследования или истории болезни.
В 2018 году исследователи провели опрос среди студентов-медиков2 последних курсов. Спросили, сколько информации будущие врачи готовы дать человеку, если выяснилось, что он неизлечимо болен. Результаты были такие:
38,6% респондентов предпочтут ограничиться общей информацией без подробностей (если пациент не настаивает);
31,6%, готовы сообщить все, потому что пациент имеет право на полную и достоверную информацию;
14% сообщат диагноз только родственникам;
12,6% предпочитают спросить у пациента, какой объем информации он хотел бы получить;
9,5% не сообщат вовсе, чтобы не лишать пациента надежды на излечение.
Родственники зачастую умоляют врача не говорить пациенту о реальном положении дел, давят или даже угрожают.
Ростислав Павлов рассказывает, что особенно часто это встречается среди родственников пациентов из южных регионов. «Обычно я спрашиваю: "Неужели вы думаете, что сам факт посещения хирурга-онколога не заставит вашего близкого о чем-то догадаться? Если доверяете мне как доктору, пожалуйста, доверьте мне и этот разговор в том русле, в котором захочет сам пациент”», — делится своим опытом врач.
«Очень часто внутренний мир пациента находится под прессингом родных, которые, проецируя свои страхи на пациента, заставляют его играть роль оптимиста, упрямо дожидающегося “завтрашнего” улучшения и выздоровления, — пишет в статье «Психические изменения у онкологических больных» врач-психиатр и врач паллиативной помощи А. В. Гнездилов5. — С первых же контактов с семьей необходимо поставить их перед фактом, что вы должны служить в первую очередь пациенту, который находится в здравом уме и, разумеется, имеет свои права на жизнь и на полноценную информацию о ней».
Никто не любит сообщать плохие новости — это тяжело. В психологии есть даже понятие MUM-эффект6 — подсознательное нежелание, чтобы нас ассоциировали с негативным событием. Но в центре этой ситуации — пациент и его жизнь.
Ученые сошлись на том, что подавляющее большинство пациентов на поздних стадиях онкологических заболеваний желают знать свой диагноз и прогноз7. А утаивание диагноза или реального прогноза от пациента может вызывать у него непроходящую тревогу: психиатры утверждают5, что человек интуитивно понимает, что с ним происходит. Когда же все вокруг молчат, нет полной информации, он лишается возможности принимать обоснованные решения в жизни. А это его жизнь — не ваша.
Не существует двух одинаковых пациентов, но типология реакций все-таки есть. Еще в 1969 году психолог Элизабет Кюблер-Росс в книге «О смерти и умирании» предложила стадии принятия болезни/смерти: отрицание, гнев, торг, депрессия, принятие.
Взаимодействовать проще, когда врач понимает эту динамику и знает, какие реакции бывают на каждом этапе.
Например, после первого шока и отрицания («не верю», «вы ошиблись», «надо пересдать анализы») пациенты иногда начинают злиться, кричать, сомневаться в компетенции врача. Марина Орлова подчеркивает, что в этот момент не стоит выдавать пациенту много информации — он не готов ее воспринимать. Когда пациент начинает злиться, значит, он перешел от стадии отрицания к стадии гнева, и это хорошо, потому что есть психологическая динамика.
«Докторам бывает трудно понять, что в этот момент пациент злится не на них конкретно, а на ту ситуацию, которая произошла. Поэтому здесь очень важно оставаться внутренне устойчивым», — добавляет Марина Орлова.
Ростислав Павлов уверен, что сложнее всего дело обстоит с молодыми мужчинами, полными энергии, для которых невыносимо выглядеть слабыми. Пациент может вовсе отказаться слышать о своем диагнозе и прогнозах. Это его право.
«Я всегда спрашиваю: "Что вам интересно узнать о вашем диагнозе?" Иногда пациенты говорят, что ничего не хотят знать, просят просто назначить лечение. В таких случаях я не нагружаю их лишней информаций, даю время подготовиться к ней. Чаще всего уже в процессе лечения такие пациенты потихоньку начинают интересоваться диагнозом и прогнозами», — рассказывает Павлов.
Марина Орлова и Ростислав Павлов выделили пять главных ошибок, которые часто совершают медики, когда сообщают плохие новости:
1. Не спрашивают, в каком объеме пациент готов получить информацию.
В этом случае доктор может обрушить на пациента плохие новости, не обращая внимания, в каком состоянии тот находится, способен ли он воспринимать информацию и готов ли к этому морально.
2. Не делают пауз после того, как сообщили неприятные новости.
Паузы нужны, чтобы пациент мог осознать, что говорит доктор8 и что произошло. «Когда я спрашиваю врачей разных специальностей, в том числе реаниматологов, почему они не делают паузы, самый частый ответ — страх, что пациент заплачет, а врач не знает, что с этим делать», — рассказывает Марина Орлова.
3. Говорят фразы «не плачьте», «не волнуйтесь», «не переживайте», «вы должны быть сильным» и т. д.
Такие попытки успокоить человека, узнавшего негативные новости, бесполезны и даже вредны. Позвольте человеку выразить эмоции, это ему поможет. «Важно понимать, что пациент не может не плакать, не расстраиваться и быть сильным. Будьте искренни, выразите сочувствие. Могут пригодиться фразы вроде: “Я понимаю, что вы раздавлены” или “Мне даже сложно представить, как вам сейчас тяжело”», — советует Марина Орлова.
4. Стремятся побыстрее отделаться от пациента, чтобы избежать его эмоций.
Доктор формально сообщает диагноз и делает все возможное, чтобы быстрее окончить прием. Ростислав Павлов называет такое сообщение «выстрелом в голову»: «Это когда врач залетает в кабинет со словами: “У вас четвертая стадия с метастазами везде, нужна химиотерапия, прогноз не очень благоприятный”, — и убегает».
5. Не обеспечивают пространство и время для разговора.
«У медиков постоянно дефицит времени, но в такой ситуации очень важно подготовиться, чтобы был ресурс на сложный разговор, выделить 15–20 минут, отключить телефон, пригласить пациента и родственников в отдельный кабинет», — поясняет Ростислав Павлов.
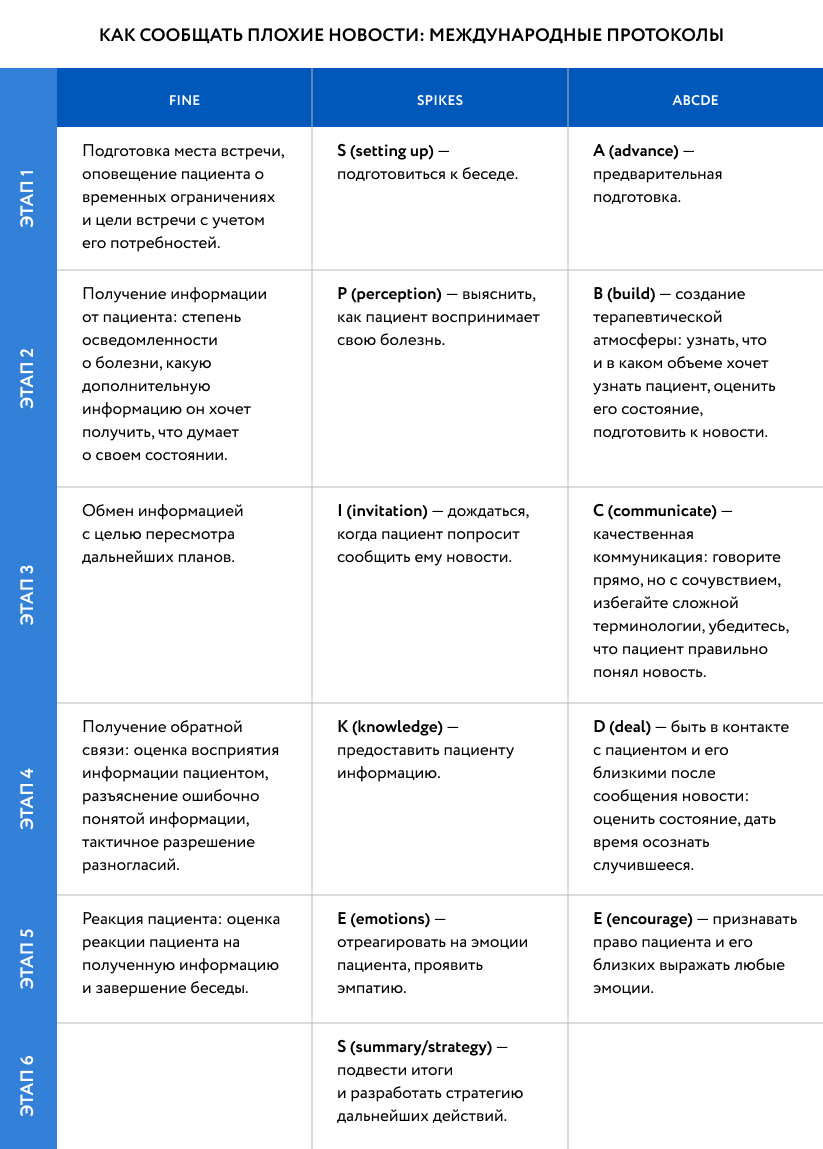
Существует как минимум три известных протокола сообщения плохих новостей пациенту: SPIKES9, Fine10 и ABCDE11. Их основная задача — структурировать сложный разговор, разбить его на этапы.
«Протокол — это фундамент, на котором строится разговор. Я использую эти протоколы, иногда меняю местами этапы, смотря как реагирует пациент, иногда перескакиваю несколько шагов или, наоборот, остаюсь на первых двух», — рассказывает Ростислав Павлов.
С ним согласна Марина Орлова: «Важно не столько формально следовать протоколу, сколько понимать, что и в какой момент говорить: учитывать этапы принятия диагноза, уметь поддерживать, делать паузы и говорить искренне».
«Лучше всего для этого подходят так называемые Балинтовские группы12 профессиональной поддержки для врачей (Балинтовские группы — эффективный метод снижения профессионального стресса и профилактики выгорания для работников помогающих профессий. Впервые возникла в 1949 г. в клинике Тависток в Лондоне как дискуссионный групповой семинар с практикующими врачами и психиатрами. — Прим. ред.). На таких группах мы обсуждаем трудные коммуникативные вопросы, разбираем особенности пациентов с разными заболеваниями, говорим о том, как быть услышанными», — рассказывает Марина Орлова. Балинтовские группы помогают докторам быть более эффективными, получать обратную связь о своих сильных сторонах, ресурсах и «слепых пятнах» и главное — снизить степень профессионального выгорания1.
Другой эффективный метод — метод симулированного пациента (специально обученный профессионал, который играет роль пациента на тренингах по медицинским коммуникациям и даёт обратную связь обучающимся).
Марина Орлова также рекомендует психотерапию как способ самопомощи, а Ростислав Павлов — спорт и регулярный отдых с выключенным телефоном.
Вот примеры образовательных программ и курсов, которые помогут улучшить навыки коммуникации с пациентами:
Школа клинического общения консалтинговой группы Be Winner. Есть Балинтовские группы, очный и онлайн-формат, групповое и индивидуальное обучение.
Онлайн-курс «Как эффективно общаться с пациентами». Обучение ведут Ростислав Павлов и Максим Котов, практикующие врачи-онкологи. Базовый курс, в котором систематизирован международный и личный опыт авторов.
Школа навыков профессионального медицинского общения «Сообщение». Создатель — Анна Сонькина-Дорман. Отработка навыков с помощью симулированного пациента, есть онлайн-курс.
Тренинг навыков эффективной коммуникации EMC Medical School.
Курс «Основы эффективного общения с пациентов» от Синтомед. Очно-дистанционный формат обучения, программа существует как межвузовский проект.
Тренировочное занятие «Работа с симулированным пациентом» Центра непрерывного профессионального образования Сеченовского университета. 4-часовой тренинг.
«Психологические и этические аспекты профессионального общения при оказании пациент-ориентированной медицинской помощи» при симуляционно-тренинговом центре БУ ДПО Омской области «Центр повышения квалификации работников здравоохранения». Очно-заочный курс, 16 часов.
Эти материалы обсуждают. Авторизуйтесь,
чтобы ознакомиться
с комментариями.
Мы получили Вашу заявку и свяжемся с Вами в ближайшее время для подтверждения регистрации
Укажите адрес почты, использованный при регистрации. Мы отправим вам письмо, которое позволит изменить пароль
Нажимая кнопку «Присоединиться», вы подтверждаете свое согласие на обработку компанией Санофи предоставленных вами в форме персональных данных.
Компания Санофи обязуется соблюдать конфиденциальность отправленных вами сообщений. Адрес электронной почты и иная информация, указанная вами в форме, будет использована исключительно для направления ответа на ваше сообщение.
Компания Санофи не будет использовать указанные вами контактные данные для рассылки не запрашиваемых материалов и информации.
Мы получили Вашу заявку и свяжемся с Вами в ближайшее время для подтверждения регистрации
Обращаем Ваше внимание на то, что процесс регистрации не был завершен! Для завершения регистрации Вам необходимо подписать согласие на обработку персональных данных. После этого Вам будут доступны все ресурсы нашего сайта.

Подтвердите свои данные для возобновления доступа. Для этого введите код, отправленный на указанный контакт, и подтвердите сведения о себе.
